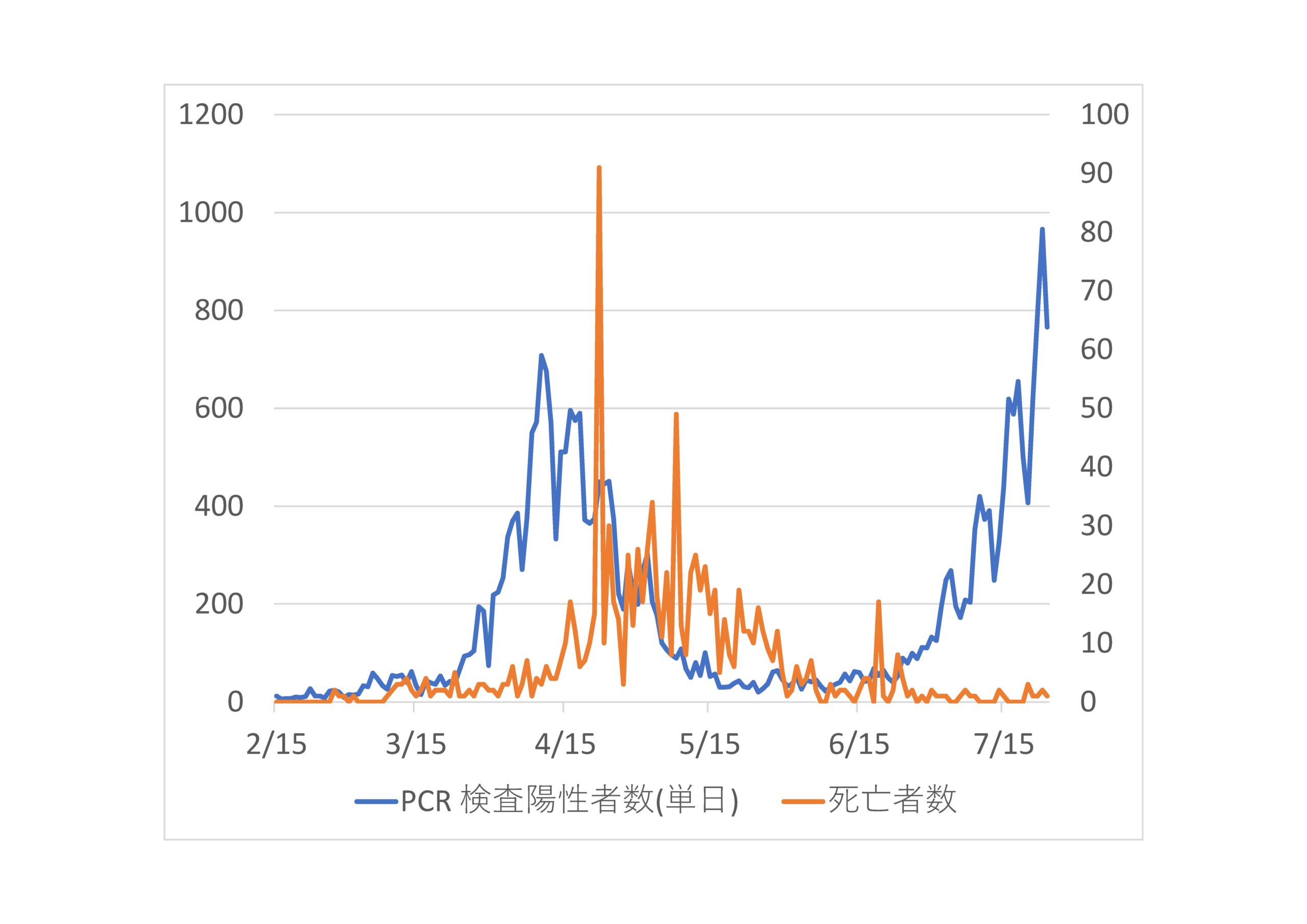
コロナウイルスの感染が拡大しています(※1)。新規陽性患者数で見れば、3~5月の第1波のレベルを超え、事実上の第2波と言えます。少なくとも、ワクチンが開発され提供されるまでは、我々は、この忌々しいウイルスと共存していかなければなりません。であれば、どのような心掛けを行えばいいのか。
まず事実を正しく捉えることが大切です。情報が溢れすぎていて感情的になっている方もお見受けします。たとえば、コロナは季節性インフルより重症者が少ない風邪程度だ、と主張する記事を見て、こんな戯けたことを言っている奴はけしからん、亡くなった人への冒涜だ、後遺症で悩んでいる人がいるのに、と返す。どちらもどちらであって、正しい理解をしなければならないのだと思います。
その上で、行政介入はどうあるべきなのか、あるいは、なぜ政府は第1波と同程度の感染者がいるのに緊急事態宣言を出さないのか、他疾患に比べると風邪程度と思えという人がいるが本当か、一方で後遺症に悩む人がいる中で極めて毒性の高いウイルスなのではないか、政府は何に注力すべきなのか、などについて触れていきたいと思います。
まず、注目すべきデータは、当然新規陽性者数、要入院者数、重症者数、死亡者数、実効再生産数に加え、医療提供キャパと余裕、稼働率、更には人流統計データ、地域経済分析データ、可能であれば感情ビッグデータが主要項目です。そういう意味では、こうしたデータをダッシュボード的に並べて確認できる環境を作るべきで、政府に提言していきたいと思います。
さて、この事実上の第2波。現時点では第1波と決定的に違うことがあります。それは重症者数や死亡者数と病院余裕です。これらは、下記のサイトで確認できます。
重症者数
https://crisis.ecmonet.jp/
https://vdata.nikkei.com/newsgraphics/coronavirus-japan-chart/
医療提供体制
https://www.stopcovid19.jp/
https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/0000164708_00001.html
8月1日時点でのデータは以下の通りです。
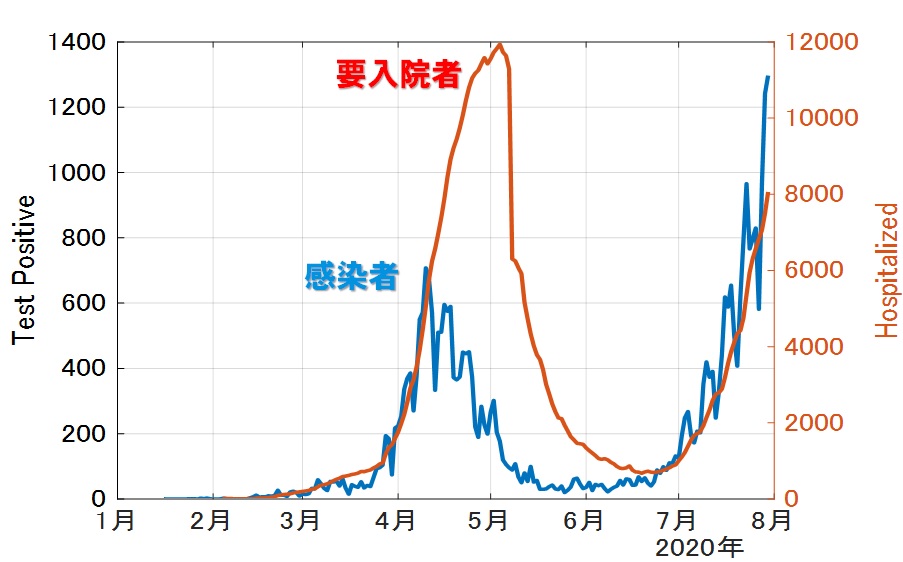
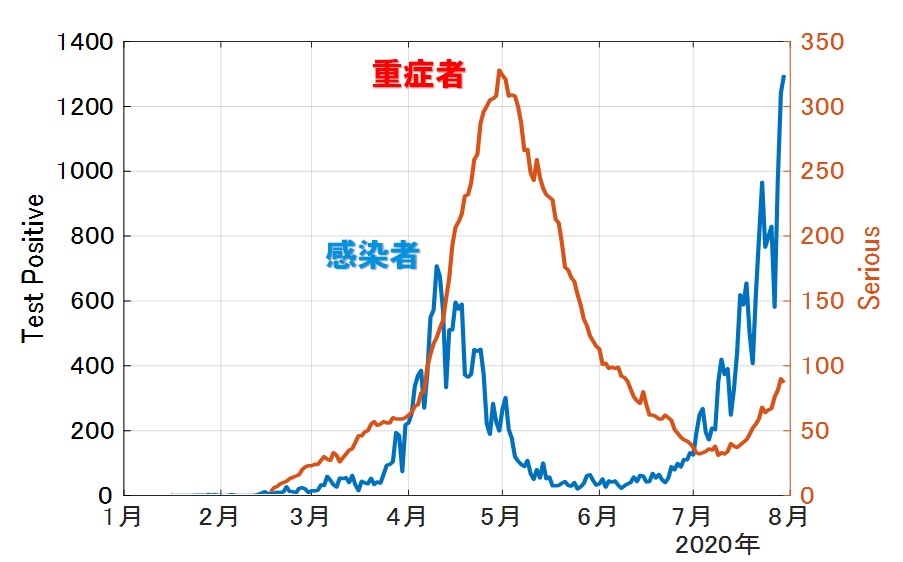
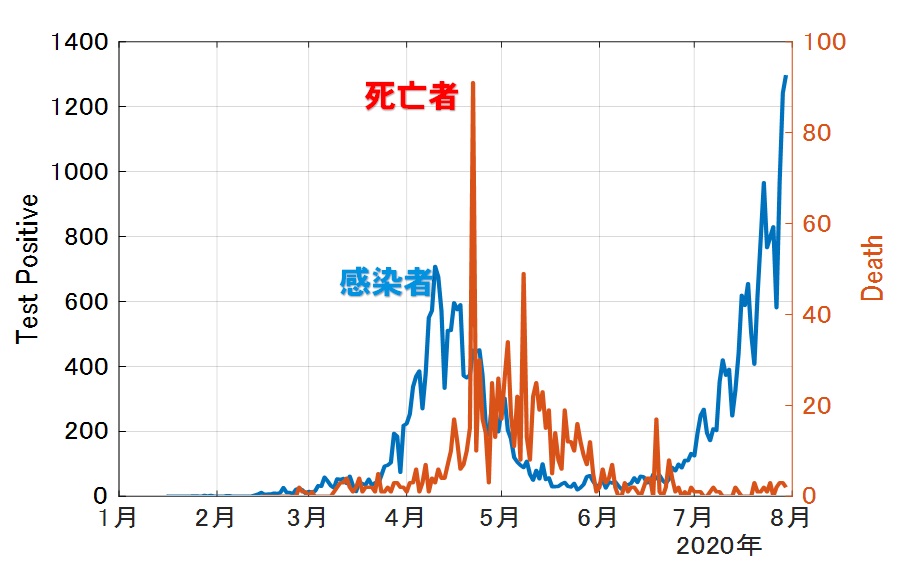
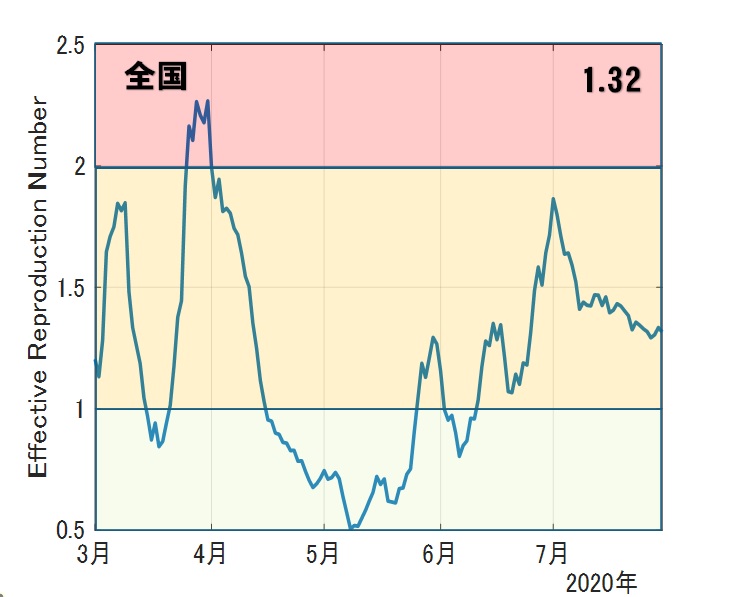
第1波に比べると、現在は新規陽性者に対する重症者が少なく受入医療体制が圧倒的に多いといえます。また、死亡者数は決定的に少ないことも分かります。重症化し後遺症が残るレベルも報告されておりますし死亡に至る場合もあるのも事実です。しかし他疾患リスクと比較して圧倒的に高いレベルとは言い切れませんので、適切に恐れる必要があるのだと思います。いずれにせよ、こうした第1波との違いは明らかで、医療現場の皆様の献身的なご努力に心から敬意を表し感謝します。医療提供体制が脆弱であった第1波に比べて現在は医療の受け入れ態勢が整っているのは事実ですので、要注意期間ではあり地域によっても状況は変わりますが、重要なことは、感染しないよう、またはさせないよう、十分に気を付けながら、日常を過ごす、ということになるのだと思います。
ただ、だからといって、問題ないわけではありません。重症者の増加傾向は要注目です。8月末には千人を超える状況も想像できます。また要入院者数のグラフを見ると、2万人をこえる可能性も想像できます。少なくともこうした状況を踏まえ、地域ごとに、医療体制確保の次のフェーズに備えておく必要があります(PTで提言した動的オペレーション)。また、接触機会を制限する行政介入は、どのようなレベルにせよ、早期行使、早期終息が経済的インパクトも最小にできることが、先の党コロナ対策本部PTで確認できましたので、これも地域の実情に合わせて、都道府県で対処検討を行うべきです。今後の医療提供体制の状況や感染拡大の状況次第では、政府レベルの緊急事態宣言を少なくともスポット的に発出すべき状況になる可能性もあります。また、現在でも、感染が集中的に拡大している地域(東京都新宿区)などは行政介入を行うべきだと思いますし、その他の地区も、それぞれの地域にあった行動基準を設けて注意喚起はすべきだとは思います。つまり、やるかやらないかという二元論ではなく、状況に応じた動的な対応をすべきです。なお、念のためですが、第1波の時の全国への一律の緊急事態宣言のような極端な行動自粛要請は生活困窮者を増やし国力の決定的な崩壊を招きかねませんし、そうすべき理由もありません。重症化や死亡に至る場合を見過ごすということではないし、生活困窮死亡者1万人と感染死亡者1人とどちらを取るか、と言う極論でもありません。
次に、この第2波で重症化率や死亡率がなぜ低いのか。感染者の発生傾向や重症化率のデータなどと照らし合わせて、私が最もしっくりくる説明をしてくれているのが、東洋経済新聞社のコラムニストである大崎明子さんという方が纏めている国際医療福祉大学の高橋泰教授のモデルです。先日、地上波民放でも取り上げられていました。
https://toyokeizai.net/articles/-/363402
まず日本人はどの程度の人が感染経験があるのかについて、欧米では無作為に抗体検査を行ったら10%以上という結果(人口の10%以上が感染)が出ていますが、日本の場合、感染者が多いとされる東京でさえ0.1%程度でした。そこで日本人特有の耐性があるのではないかということが話題になりましたが、高橋教授のモデルはこれにも合理的な解釈をつけています。
高橋教授によると、実際の患者数や抗体陽性率、重症者数や死亡者数に合致する暴露率をシミュレーションで探ると、人口の30%程度は既にコロナウイルスに暴露経験があるというものです。そして、それらの98%の人が暴露しても感染しないか自然免疫で無症状のまま完治しているというものです。
これは、そもそもコロナはインフルエンザと違い毒性が弱く、抗体ができる前に自然免疫で殆どが完治するため、暴露経験のある人でも抗体検査では陽性となる率が極めて低く、一方で残りの2%が強毒化するかそもそも強毒のもので発症し、その0.002%程度が重症となり、その一部が高齢者を中心にした致死性の高いものだ、というものです。
こう考えれば、無作為の抗体検査では0.1%しか出ないのに、任意のPCR検査を増やすと検査陽性者が増えるのは理解できますし、僅かとは言え0.002%の方が重症化しその一部に後遺症が残る例があるということで、必ずしも風邪のような軽いウイルスだと断言できない理由もわかります。
そこから見えてくるものは、第1波の際に医療体制が必ずしも整っておらず、重症患者が適切に処置されずに重篤化したり重症患者から感染が拡大したのではないか、ということも想像できます。従って、ポイントは、重症化対策であり、重症患者の適切な処置であり、そのためには治療薬やワクチンの開発とともに、医療提供体制の十分な確保こそ最重要課題だということになります。
高橋教授は、社会活動の低下で暴露率は下がっても、血栓形成リスクが上がるので感染率や重症化率が上がるリスクも指摘しています。生活困窮者が増えても同様なのだと思います。結局どうしろって言うのだと言いたくもなるのですが、要するに、政治は医療提供体制を全力で確保するのは当然として、それぞれ適切な感染予防を取りながら不要不急の外出は避けつつコロナウイルスと付き合うということになるのだと思います。
(※1)第一稿から更に拡大したのを受けて加筆しました(8/1)。
